Содержание
Что такое диабетическая ангиопатия и как она возникает
 С другой стороны, болезнь влияет на процессы жирового и азотистого обмена в организме, провоцируя спазм сосудов. Повышение содержания в крови липопротеинов низкой и очень низкой плотности приводит к откладыванию на сосудистых стенках кристаллов холестерина и развитию атеросклероза.
С другой стороны, болезнь влияет на процессы жирового и азотистого обмена в организме, провоцируя спазм сосудов. Повышение содержания в крови липопротеинов низкой и очень низкой плотности приводит к откладыванию на сосудистых стенках кристаллов холестерина и развитию атеросклероза.
Очевидно, что под воздействием таких изменений нарушается нормальная циркуляция крови по телу и снабжение тканей кислородом и питательными веществами. Продукты распада тоже своевременно не выводятся. Повышенная хрупкость сосудов увеличивает вероятность их разрыва и локальных кровоизлияний.
Виды и последствия
 При макроангиопатии в качестве мишеней выступают крупные артерии и вены, главным образом коронарная система сердца и сосуды нижних конечностей. Выражается эта форма в быстром прогрессировании атеросклеротических изменений.
При макроангиопатии в качестве мишеней выступают крупные артерии и вены, главным образом коронарная система сердца и сосуды нижних конечностей. Выражается эта форма в быстром прогрессировании атеросклеротических изменений.
В случае сердца это со временем выливается в ишемическую болезнь с риском инфаркта миокарда, в случае ног — в тромбоз и нарушение функциональности.
- ангиоретинопатии — прогрессирующему разрушению сосудистых структур сетчатки глаза, что при отсутствии должного лечения через несколько лет может обернуться потерей зрения (имеет высокую частоту встречаемости у всех диабетиков, но более выражена при заболевании 2-го типа);
- ангионефропатии — усиливающемуся поражению почечных капилляров, что в запущенных случаях оборачивается отказом почек и смертью (чаще возникает у пациентов с 1-м типом болезни).
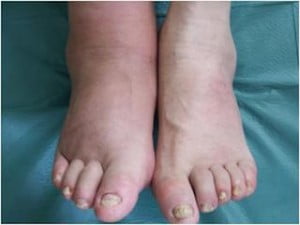 Есть еще одно характерное явление, обусловленное нарушением кровотока и в крупных сосудах (артериях и венах нижних конечностей), и в локальном капиллярном русле. Это так называемая диабетическая стопа — синдром, характеризующийся формированием долго заживающих язв на ногах вследствие нарушения кровоснабжения и присоединения бактериальной или грибковой инфекции. На поздних стадиях возможен некроз с последующей ампутацией пораженной части конечности. Данная аномалия очень широко распространена среди пациентов с заболеванием 2-го типа.
Есть еще одно характерное явление, обусловленное нарушением кровотока и в крупных сосудах (артериях и венах нижних конечностей), и в локальном капиллярном русле. Это так называемая диабетическая стопа — синдром, характеризующийся формированием долго заживающих язв на ногах вследствие нарушения кровоснабжения и присоединения бактериальной или грибковой инфекции. На поздних стадиях возможен некроз с последующей ампутацией пораженной части конечности. Данная аномалия очень широко распространена среди пациентов с заболеванием 2-го типа.
Профилактика и лечение диабетической ангиопатии
- лечение непосредственно сахарного диабета путем инсулинотерапии либо приема сахароснижающих препаратов для поддержания гликемии в безопасных границах;
- применение широкого спектра лекарств, защищающих стенки сосудов от повреждений и нормализующих обменные процессы в них (так называемых ангиопротекторов);
- профилактика тромбообразования, использование препаратов, разжижающих кровь;
- назначение анаболических стероидов, половых гормонов и разнообразных ферментных препаратов с целью регуляции обменных процессов в организме;
- прием витаминов группы B, а также витамина C, P, E и PP небольшими курсами 2-3 раза в год;
- использование солей калия (хлористого и уксуснокислого) для нормализации минерального обмена и угнетения аппетита в случае ожирения;
- поддержание артериального давления в безопасных пределах;
- специализированное консервативное либо хирургическое лечение в случае прогрессирования той или иной патологии (отслоения сетчатки, нефроза, тромбоза крупных артерий и вен и т.д);
- лечебная физкультура;
- физиотерапия, УФ-терапия, водо- и грязелечение, лазерная гемотерапия, плазмофорез, гипербарическая оксигенация и др.
 Лучшей профилактикой при ангиопатии является соблюдение диабетического режима и всех предписаний врача. При постановке диагноза «диабет» в норму должны войти регулярные ежегодные (или более частые) обследования у офтальмолога, кардиолога и нефролога либо уролога. Необходимо полностью отказаться от курения и желательно от употребления алкоголя, поскольку они дают высокую нагрузку на сосуды. Неплоха в профилактических целях низкосолевая и малобелковая диета.
Лучшей профилактикой при ангиопатии является соблюдение диабетического режима и всех предписаний врача. При постановке диагноза «диабет» в норму должны войти регулярные ежегодные (или более частые) обследования у офтальмолога, кардиолога и нефролога либо уролога. Необходимо полностью отказаться от курения и желательно от употребления алкоголя, поскольку они дают высокую нагрузку на сосуды. Неплоха в профилактических целях низкосолевая и малобелковая диета.
Пациентам необходимо развивать самоконтроль, внимательно следить за своим здоровьем, акцентировать внимание на любых мелочах, способных в будущем перерасти в серьезные проблемы. Часто только от них самих зависит дальнейший путь развития болезни. При ответственном подходе прогноз в большинстве случаев благоприятен.




